ecograf 3D/4D

ecograf 3D/4D
Publicat în Uncategorized | Etichetat ecografie 3D/4D | Leave a Comment »
Cu ocazia sarbatorilor de iarna, dr. Romeo Stanescu alaturi de colectivul Centrului Privat de Obstetrica Ginecologie va ureaza
un CRACIUN FERICIT!!!! si LA MULTI ANI!!!!!!
Publicat în bebelus, ecografie 3D/4D, ginecologie, obstetrica, sarcina | Leave a Comment »

Publicat în bebelus, ecografie 3D/4D, nou nascut, obstetrica, sarcina | 3 Comments »
Cu ocazia Sfintelor sarbatori de Pasti, dr. Romeo Stanescu alaturi de colectivul Centrului Privat de Obstetrica Ginecologie va ureaza
Paste fericit!
Publicat în Uncategorized | Leave a Comment »

Cu ocazia sarbatorilor de iarna, dr. Romeo Stanescu alaturi de colectivul Centrului Privat de Obstetrica Ginecologie va ureaza
un CRACIUN FERICIT!!!! si LA MULTI ANI!!!!!!
Publicat în bebelus, ecografie 3D/4D, fertilizare artificiala, ginecologie | Leave a Comment »
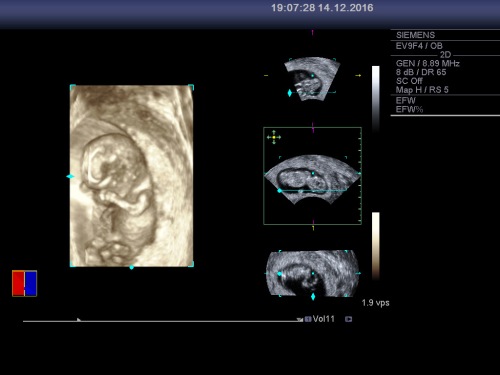
Publicat în bebelus, ecografie 3D/4D, ginecologie, nou nascut | Leave a Comment »
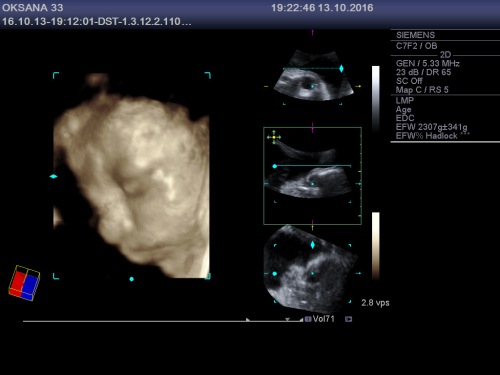
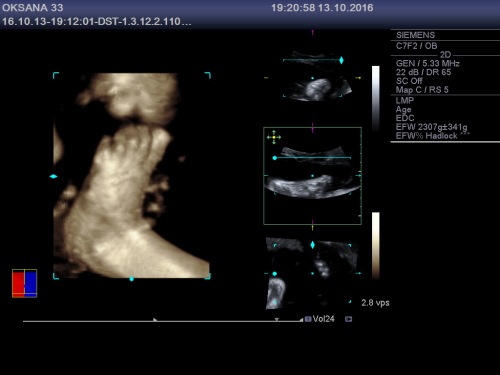
Publicat în bebelus, ecografie 3D/4D, sarcina, Uncategorized | Leave a Comment »
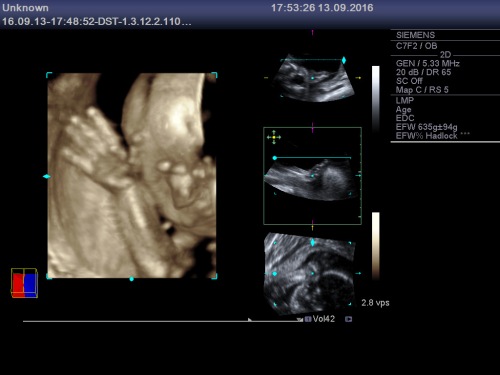
Publicat în bebelus, ecografie 3D/4D, nou nascut, obstetrica, sarcina | Leave a Comment »
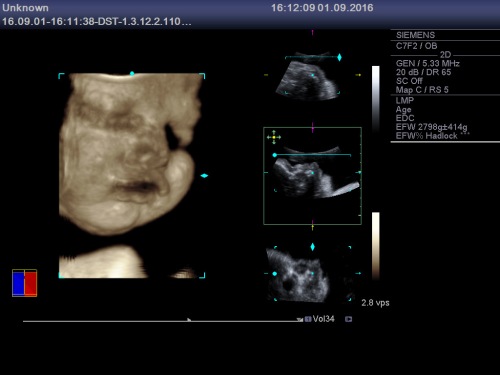
Publicat în bebelus, ecografie 3D/4D, ginecologie, nou nascut, sarcina | Leave a Comment »
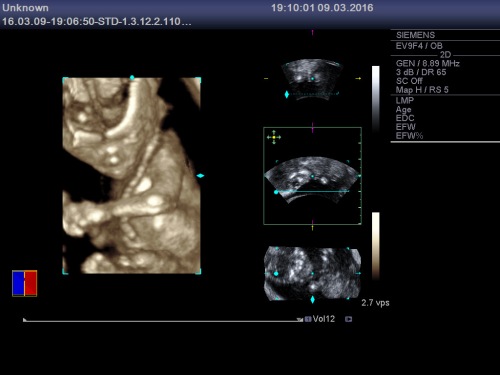
Publicat în bebelus, ecografie 3D/4D, nou nascut, sarcina | Leave a Comment »
Cu ocazia sarbatorilor de iarna, dr. Romeo Stanescu alaturi de colectivul Centrului Privat de Obstetrica Ginecologie va ureaza
un CRACIUN FERICIT!!!! si LA MULTI ANI!!!!!!

Publicat în ecografie 3D/4D, ginecologie, nou nascut, obstetrica, sarcina | Leave a Comment »
Publicat în bebelus, ecografie 3D/4D, ginecologie, nou nascut | Leave a Comment »
Cu ocazia Sfintelor sarbatori de Pasti, dr. Romeo Stanescu alaturi de colectivul Centrului Privat de Obstetrica Ginecologie va ureaza
Paste fericit!
Publicat în Uncategorized | Leave a Comment »
Cu ocazia sarbatorilor de iarna, dr. Romeo Stanescu alaturi de colectivul Centrului Privat de Obstetrica Ginecologie va ureaza
un CRACIUN FERICIT!!!! si LA MULTI ANI!!!!!!
Publicat în bebelus, ecografie 3D/4D, ginecologie, Uncategorized | Leave a Comment »
Publicat în Uncategorized | Etichetat ecografie 3D, sarcina | Leave a Comment »
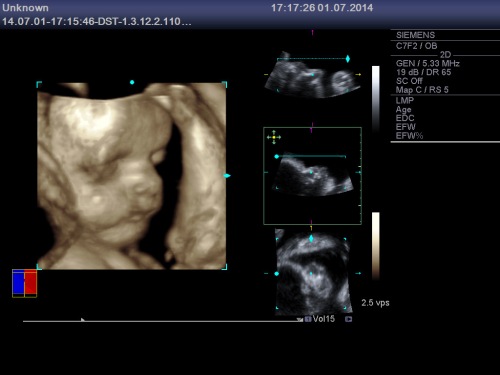
Publicat în bebelus, ecografie 3D/4D, sarcina, Uncategorized | Leave a Comment »
Cu ocazia Sfintelor sarbatori de Pasti, dr. Romeo Stanescu alaturi de colectivul Centrului Privat de Obstetrica Ginecologie va ureaza
Paste fericit!
Publicat în bebelus, ecografie 3D/4D, fertilizare artificiala, ginecologie, obstetrica, sarcina, Uncategorized | Leave a Comment »
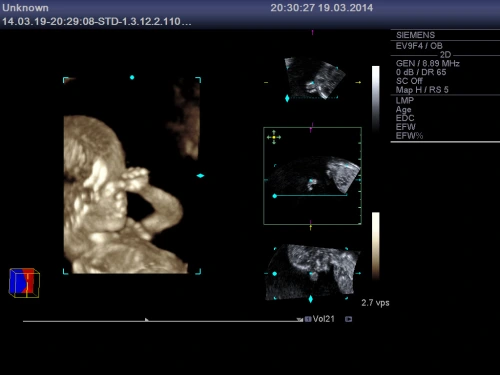
Publicat în bebelus, ecografie 3D/4D, obstetrica, sarcina, Uncategorized | Leave a Comment »
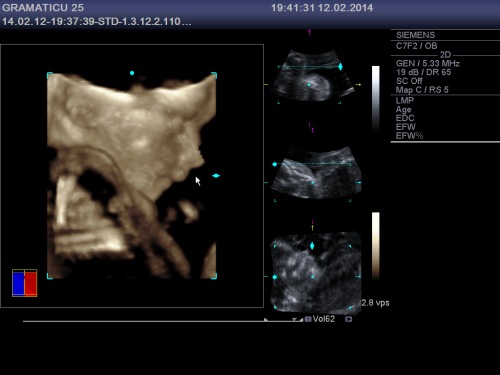
Publicat în bebelus, ecografie 3D/4D, sarcina, Uncategorized | Leave a Comment »
Apa are numeroase funcții importante pentru corp. Ea ajută la digestia alimentelor și la absorbția substanțelor nutritive în organism. Acest lichid este o componentă majoră pentru sânge și ajută la lubrifierea articulațiilor și a organelor interne. Apa acționează, de asemenea, ca un agent de răcire și ajută la reglarea temperaturii în corp, dar și la eliminarea toxinelor din organism.
Consumul a cel puțin opt pahare de apă pe zi este esențial pentru buna funcționare a corpului. În timpul sarcinii, o femeie are nevoie de un consum de apă mai mare, din cauza caloriilor în plus pe care le consumă și a sângelui suplimentar pe care îl produce. Apa reprezintă, totodată, 45% din substanțele nutritive de care are nevoie organismul unei femei însărcinate și al copilului său. Acest lichid ajută, de asemenea, și la crearea pernelor de lichid amniotic care înconjoară fătul.
Consumul de apă optim pentru o femeie însărcinată o ajută să treacă mai ușor peste unele dintre cele mai comune probleme, precum arsurile la stomac, greața, crampele uterine, constipația, hemoroizii sau infecțiile vezicii urinare.
Deși pare ciudat, cu cât o femeie gravidă bea mai multă apă, cu atât ea va reține mai puțină în corp și astfel ea va scăpa de degetele și gleznele prea umflate. Doza optimă de apă pe care ar trebui să o consume o femeie gravidă este 8-12 pahare pe zi. Apa potabilă este cel mai bun mod de a satisface toate nevoile de fluide ale corpului.
Cu toate acestea, o femeie însărcinată are nevoie și de alte surse alimentare lichide, precum sucurile naturale de fructe, legumele, laptele sau supele. De evitat sunt însă ceaiurile, cafeaua sau sucurile acidulate, care au un efect invers. Acestea conțin sodiu și cofeină, substanțe ce au un efect diuretic puternic și poate duce rapid la deshidratare.
Setea este unul dintre cei mai buni indicatori ai deficitului de apă în corp. Un alt test foarte simplu care indică lipsa apei în corp este verificarea culorii urinei. În cazul în care aceasta are o culoare galben închis atunci înseamnă că apa din organism nu este suficientă.
De asemenea, este foarte important ca femeile gravide să nu consume apă în timpul mesei, deoarece aceasta va dilua alimentele, iar substanțele nutritive nu vor mai fi absorbite în cantitățile optime de către făt.
Lipsa apei în corp în cazul gravidelor duce rapid la deshidratare, fapt ce poate cauza contracții timpurii, chiar din primul trimestru al sarcinii, și poate declanșa apariția unui travaliu prematur.
Publicat în bebelus, sarcina, Uncategorized | Leave a Comment »
Dr. Romeo Stanescu si colectivul Centrului Privat de Obsterica Ginecologie va ureaza
Publicat în Uncategorized | 7 Comments »
Desi 75% dintre femeile cu Chlamydia nu acuza simptome, semnele infectiei pot aparea in restul cazurilor la 1-3 saptamani de la expunere si consta in senzatii de arsura sau disconfort la urinare (atat la femei, cat si la barbati), inflamarea cervixului, cresterea secretiilor vaginale sau chiar singerari minore intre menstruatii.
Intrucat Chlamydia se transmite pe cale sexuala, femeile insarcinate vor fi verificate pentru detectarea infectiei inca de la prima vizita prenatala. Se va recolta cultura din vagin sau cervix sau o mostra de urina va fi supusa testarii. Daca testarea indica rezultate pozitive, fara ca alte boli cu transmitere sexuala sa fie analizate, se va repeta testul. Daca sarcina prezinta risc mare de reinfectare, atunci ginecologul va intreprinde o retestare in trimestrul III de sarcina pentru a se asigura ca infectia este tinuta sub control si nu este transmisa fatului.
Pentru a trata Chlamydia in sarcina se folosesc antibiotice permise a fi administrate de-a lungul celor 9 luni. Medicatia trebuie respectata intocmai si pentru durata prescrisa de medic. De cele mai multe ori, o singura runda de tratament este suficienta. De asemenea, partenerul mamicii va fi si el supus tratamentului cu antibiotic.
In jur de 5-20% dintre bebelusii infectati cu Chlamydia in timpul nasterii fac pneumonie in primele luni de viata. Boala poate fi tratata cu succes folosind antibiotice, insa este o afectiune destul de serioasa, care, la aceste varste mici, poate pune viata in pericol. O alta problema frecvent intalnita la bebelusii expusi infectiei este conjunctivita . Sarcinile cu Chlamydia au rate mai mari de nasteri premature si de rupere prematura a membranelor, iar unele studii indica un risc crescut de avort.
Desi aceste infectii sunt destul de serioase, bebelusii care sunt tratati corect cu antibiotic au o evolutie buna , in general. Pentru siguranta copilului, este preferabil ca infectia cu Chlamydia sa fie tratata inainte de nasterea copilului pentru a evita infectarea copilului in vreun fel.
Publicat în bebelus, sarcina, Uncategorized | 2 Comments »
Publicat în bebelus, ecografie 3D/4D, sarcina, Uncategorized | Leave a Comment »
Chistul ovarian este un saculet umplut cu lichid, in ovar. Multe chisturi sunt absolut normale. Acestea se numesc chisturi functionale. Ele apar ca rezultat al ovulatiei ( eliberarea unui ovul din ovar ).
Simptomele chistului ovarian : menstruatii neregulate, durere pelvina – poate fi o durere surda constanta sau intermitenta si poate merge pe coapse sau in regiunea lombara, durere la contact sexual,balonare si presiune in intestinul subtire,greata si voma, sensibilitate a sanilor similara celei din sarcina, senzatia de plenitudine si greutate in abdomen, dificultate la urinat,durere abdominala puternica aparuta brusc, sau durerea pelvina, durere insotita de febra sau varsaturi.
Diagnosticul se pune pe baza examenului ecografic. Ecografia cu sonda vaginala da posibilitatea stabilirii mai exacte a structurii, dimensiunii si localizarii chistului dar, cel mai important, poate face diferenta intre un chist benign si unul malign.
Daca nu sunt simptome si ecografia arata un chist mic, umplut cu lichid, doctorul poate programa o ecografie in urmatorele sase saptamani. Cele mai multe chisturi ovariene dispar fara tratament in intervalul a unul pana la trei cicluri menstruale.
Daca aveti un chist functional care este de dimensiune mai mare si produce anumite simptome, se prescriu pilule contraceptive. Acestea ar trebui sa previna dezvoltarea a noi chisturi functionale si regresia celui deja existent. Chistul poate fi inlaturat chirurgical daca este mare, solid sau plin cu resturi, crescand in mod constant, de forma neregulata sau produce dureri sau alte simptome. Daca acesta nu este canceros, poate fi inlaturat chirurgical fara a inlatura si ovarul.
Publicat în ginecologie, Uncategorized | 2 Comments »
Este normal ca in timpul sarcinii sa existe o mai mare preocupare a gravidei pentru propria sanatate dar si pentru evolutia sarcinii.
Prima consultatie prenatala trebuie facuta cat mai devreme, pana la 12 saptamani de sarcina, cel mai bine la 5-6 saptamani de amenoree.
La prima consultatie prenatala se identifica potentialii factori de risc, gravida este luata in evidenta, se confirma sarcina, se determina varsta sarcinii, se calculeaza data probabila a nasterii, se identifica factorii de risc si masurile care trebuie luate pentru prevenirea urmarilor si se stabileste programul de monitorizare al gravidei.
La examenul clinic medicul apreciaza starea de nutritie a gravidei si ii masoara greutatea si inaltimea, ii examineaza cordul si ii masoara tensiunea arteriala si pulsul.
Prin examenul genital si obstetrical se evalueaza sarcina si filiera pelvigenitala si se depisteaza eventualii factori de risc.
La acesta consultatie medicul recomanda gravidei cateva examene de laborator: hemoleucograma, determinarea grupei de sange si a Rh-ului, glicemia, examenul sumar de urina, serologia pentru sifilis, test pentru depistarea infectiei HIV-SIDA, examenul bacteriologic, fungic si parazitologic al secretiei vaginale, examenul citologic Papanicolaou.
Deasemenea se efectueaza prima ecografie pentru confirmarea sarcinii si a viabilitatii produsului de conceptie precum si pentru depistarea unei eventuale sarcini multiple.
La gravidele care au avut in antecedente avorturi spontane, nasteri premature sau oprirea in evolutie a sarcinii, se mai recomada efectuarea unor investigatii pentru depistarea unei infectii din sindromul Torch: anticorpi pentru virusul rubeolei, toxoplasmei, citomegalovirus, Ag HBS si HCV (serologia hepatitei).
Publicat în Uncategorized | Leave a Comment »
Anexita reprezinta atat o inflamatie a trompei cat si a ovarului.
Patru din cinci femei active din punct de vedere sexual sunt afectate de anexita. Aceasta, netratata la timp, poate provoca diverse complicatii, afectand totodata si fertilitatea femeii. Exista riscul ca femeia sa nu mai ramana insarcinata, dar si posibilitatea aparitiei unei sarcini extrauterine.
Termenul de boala inflamatorie pelvina este un termen general folosit atat pentru infectia acuta, cronica, subacuta sau recurenta a trompei si ovarului, cat si a structurilor adiacente.
Anexita se prezinta sub doua forme: acuta si cronica. In ambele cazuri se datoreaza unei flore microbiene mixte: germeni aerobi si anaerobi.
Simptome:durere in abdomenul inferior predominant in una din fosele iliace sau ambele in cadrul anexitei bilaterale cu iradiere pe fata interna a coapsei ,febra de obicei mai mare de 38 grade Celsius ,greata uneori insotita de varsaturi,cefalee (dureri de cap) ,secretie vaginala purulenta.
Complicatiile anexitei:
Complicatiile care pot aparea daca procesul infectios continua fara a se realiza un tratament se datoreaza faptului ca organele pelvine incearca se limiteze procesul infectios si se vor forma aderente intre acestea cu desfiintarea planurilor intre tesuturi.
Din complicatiile cele mai frecvente amintim: pelviperitonita, abces tubo-ovarian, peritonita generalizata,celulita pelvina cu tromboflebita.
Complicatii cronice:obstructia trompei (40 % din cazuri dupa 3 episoade de anexita), sarcina extrauterina si sindromul dureros pelvin cronic( 15 % din cazuri ).
Exista un tratament atat profilactic cat si curativ al anexitei.
Cel profilactic implica diagnosticarea precoce si tratamentul oricarei afectiuni simptomatice a tractului genital inferior: uretrita, vaginita.
Tratamentul curativ consta alaturi de antibioterapie si in administrarea de analgetice, antiinflamatorii, repaus la pat, eventual indepartarea DIU daca este cazul, evitarea frigului .
Recunoasterea cat mai precoce a inflamatiilor pelvine (anexita) si a tratamentului eficient al acestora este necesara pentru a impiedica afectarea ireversibila a sistemului reproductiv, deoarece studiile arata ca incidenta infertilitatii dupa primul episod de anexita este de 12%.
Diagnosticarea si instituirea tramentului antibiotic cat mai precoce si cu spectru larg va reduce incidenta complicatiilor mai ales daca tinem cont ca rata infertilitatii creste cu cat procesul inflamator este mai intens.
Anexita cronica este de obicei secundara modificarilor induse de inflamatia acuta initiala. Anexitele acute neidentificate si netratate corespunzator, utilizarea DIU si mentinerea lui o perioada indelungata determina instalarea unui proces inflamator cronic.
Publicat în ginecologie, uter | 1 Comment »
Publicat în bebelus, ecografie 3D/4D, nou nascut | Leave a Comment »
Fumatul este o problema majora care nu afecteaza doar sanatatea femeii, dar in cazul unei sarcini, acesta poate afecta si sanatatea viitorului copil.
Fumul de tigara contine mai mult de 2500 de compusi chimici si nu se stie exact care dintre acestia afecteaza dezvoltarea fatului (nicotina si monoxidul de carbon se pare ca joaca un rol important in aparitia problemelor de-a lungul sarcinii). Fumatul aproape dubleaza riscul de a avea un copil cu greutate mica la nastere. Bebelusii cu greutate mica la nastere (< 2500 gr) pot avea probleme mult mai mari de sanatate in primele luni de viata. Se stie deja ca fumatul incetineste cresterea si dezvoltarea fatului, si numeroase studii au aratat ca acesta mareste rata nasterilor inainte de termen (inainte de 37 de saptamani de sarcina) cu 20%.
Gravidele nefumatoare trebuie sa evite locurile in care se fumeaza. Fumatul pasiv, ca si cel activ, poate impiedica cresterea fatului si mari riscul de a avea un copil cu greutate mica la nastere sau cu afectiuni genetice.
Fumatul a fost asociat cu o multime de complicatii aparute pe perioada unei sarcini. Fumatul din primele saptamani de sarcina pare sa mareasca riscul sarcinii ectopice(sarcina extrauterina). Fumatul poate mari de asemenea riscul avorturilor spontane si pare sa dubleze riscul aparitiei complicatiilor placentare (care apar in 1% dintre sarcini-placenta praevia, placenta abruptio).
Fumatul poate cauza probleme reproductive inainte ca femeia sa ramana insarcinata. Un studiu facut in Marea Britanie a aratat ca fumatoarele, fata de nefumatoare, pot avea mai multe probleme de conceptie, 50% dintre ele avand sanse mai mici de a ramane gravide in primele 12 luni de incercari. Acelasi studiu a aratat ca si fumatul intens al tatalui poate duce la conceptie intarziata.
Bebelusii mamelor care au fumat pe perioada sarcinii sunt de trei ori mai mult expusi riscului sindromului mortii infantile subite (SIDS) in comparatie cu cei ai mamelor nefumatoare. Bebelusii expusi fumatului pasiv prezinta de asemenea risc crescut pentru SIDS, chiar daca studiile recente sugereaza ca expunerea la fumul de tigara pe perioada cat se aflau intrauterin conteaza mult mai mult.
Copiii supusi fumatului pasiv sau activ inca inainte de a se naste pot avea probleme ulterioare de genul astmului sau autismului. Un studiu recent facut in Suedia sustine ca bebelusii mamelor care au fumat in primele saptamani de sarcina sunt supusi unui risc de 40% mai mare sa sufere de autism. Copiii mamelor fumatoare prezinta risc de doua ori mai mare sa aiba probleme de comportament, incluzind ADHD.
Este foarte important ca in preajma nou-nascutului fumatul sa fie exclus.Bebelusii expusi fumului de tigara sufera mai mult de probleme respiratorii si infectii ale urechii decat restul. Bebelusii mamelor care fumeaza sunt expusi unui risc de 38% mai mare sa faca pneumonie si sa fie internati in spital in primul an de viata, fata de cei ai nefumatoarelor. Un copil expus fumului de tigara acasa, in primii ani de viata, este supus unui risc mare de a avea mai tarziu astm.
Si nu in ultimul rand, fumatul poate afecta propria sanatate a femeii: fumatorii prezinta risc crescut pentru cancerul pulmonar sau alte forme de cancer, boli cardiace, accident vascular si emfizem pulmonar.
Publicat în bebelus, ginecologie, nou nascut, obstetrica | Leave a Comment »
Publicat în bebelus, ecografie 3D/4D, Uncategorized | Leave a Comment »